王银华医生的科普号
- 精选 如何判读 dMMR 和 pMMR及 MSI-H 和 MSI-L?
如何判读 dMMR 和 pMMR及 MSI-H 和 MSI-L?什么是MMR基因?MMR 基因是 DNA 错配修复基因,免疫组化方法检测4个常见MMR蛋白:MLH1,PMS2,MSH2 及 MSH6的
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科8.3万人已读 - 精选 一个以光为武器杀灭肿瘤的科室
 王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科9人已观看
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科9人已观看 - 精选 精准放疗介绍及病例分享
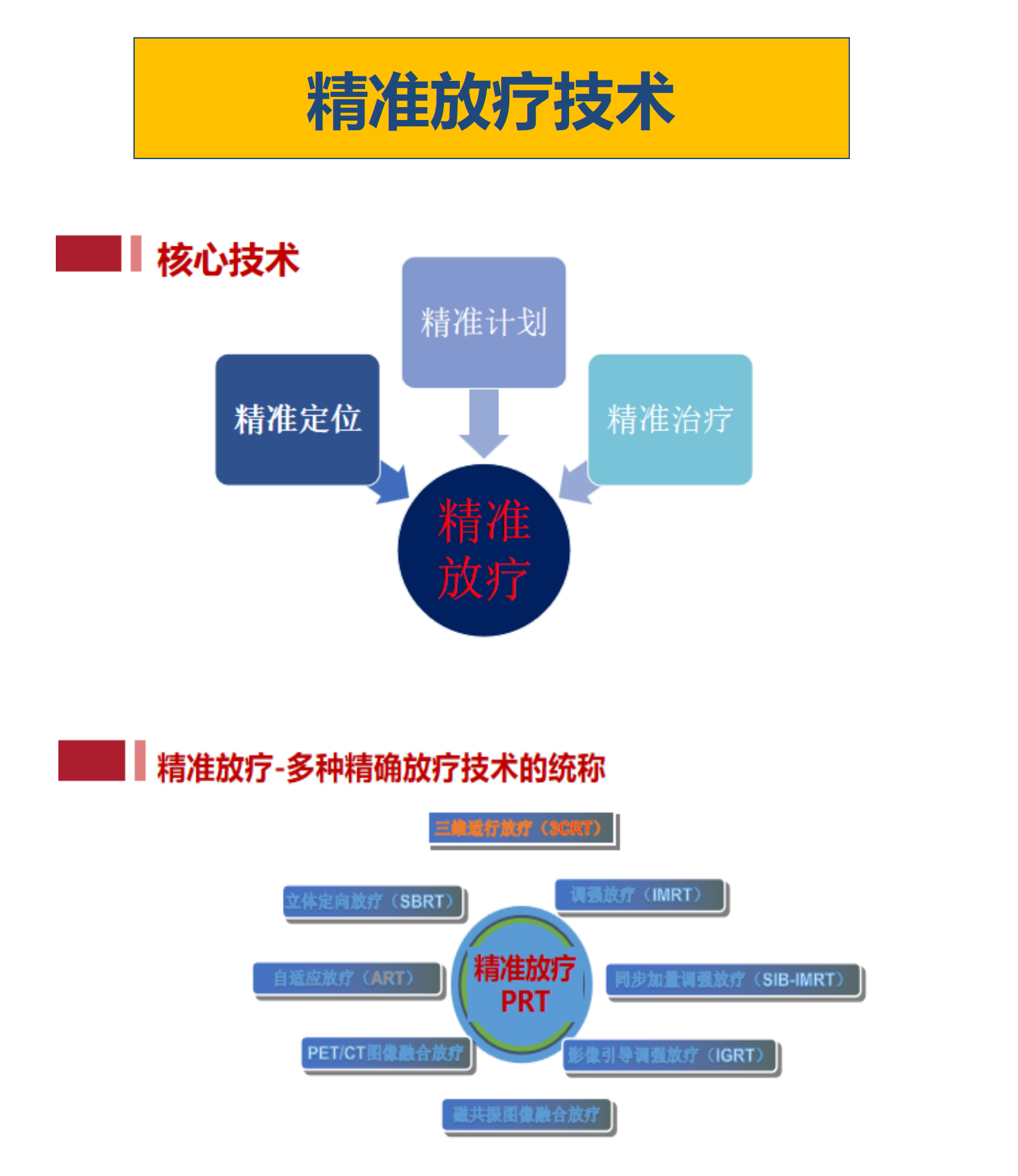 王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科26人已读
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科26人已读 - 医学科普 什么是免疫治疗?
什么是免疫治疗?正常情况下,人体具有一套完整的免疫系统,可以识别并清除人体内的异己分子,比如细菌、病毒及肿瘤细胞等,但肿瘤细胞和细菌、病毒不同,为了生存和生长,会采取不同诡计,使人体的免疫系统受到抑制,不能正常的杀伤肿瘤细胞,肿瘤细胞的上述特征被称为免疫逃逸。肿瘤免疫治疗就只针对肿瘤的这种作用机制,通过重新启动并维持肿瘤-免疫循环,恢复机体正常的抗肿瘤免疫反应,从而控制与清除肿瘤的一种治疗方法。免疫治疗方法包括免疫检查点抑制剂(PD-1/L1)、肿瘤疫苗、细胞免疫细胞治疗(CAR-T)以及非特异性免疫调节剂等。目前我们常提到的免疫治疗一般指单克隆抗体类免疫检查点抑制剂治疗(PD-1/L1)。免疫药物是通过什么机制清除癌细胞的?做个形象的比喻:我们机体的免疫系统就像是一辆飞驰的清扫车,冲向肿瘤细胞进行杀伤,肿瘤细胞通过一系列诡计,使PD-1与PD-L1蛋白结合,刹住了这辆冲向肿瘤细胞的免疫清扫车,当PD-1单抗与PD-L1蛋白结合后,便解开了刹车系统,使免疫系统“一往无前”的冲向肿瘤细胞,从而清除肿瘤细胞。免疫治疗作用机制(专业内容,患者可以忽略不看)PD-1与PD-L1的相互作用对T细胞的增殖分化起到抑制作用,降低多种免疫因子的表达,并促进活化的效应细胞毒性T细胞凋亡,PD-1和PD-L1分别位于活化的T淋巴细胞和肿瘤细胞表面,二者一旦结合,便“狼狈为奸”,T淋巴细胞就会把肿瘤细胞当正常机体看待,而不对其进行攻击。“PD-1”抑制剂或”PD-L1”抑制剂进入身体以后,可以与PD-1或PD-L1相结合,就打断了肿瘤细胞隐藏自己的过程,从而使肿瘤细胞现出了原形,无法逃脱免疫系统的攻击。常见免疫生物标志物有哪些?PD-L1表达,TMB(肿瘤突变负荷),MMR状态(错配修复蛋白),MSI(微卫星状态),一般来说,PD-L1高表达,TMB高,dMMR(错配修复蛋白缺失),MSI-H(微卫星不稳定)的患者,能够通过免疫治疗获益的概率更大。为什么免疫治疗后很少病人出现病灶迅速长大?部分患者在接受免疫抑制剂后短时间内肿瘤负荷反而迅速增大,导致生存期显著缩短,该现象被称为超进展。出现这种现象与一种超进展基因有关,目前部分研究发现,基因检测结果MDM2、MDM4扩增、EGFR突变,位于11q13位点的CCND1、FGF3、FGF4、FGF19等相关基因变异与超速进展相关。目前已上市的有哪些免疫药物?目前在国内上市的免疫药物主要有PD-1单抗及PD-L1单抗。进口的PD-1单抗有纳武利尤单抗(O药)、帕博利珠单抗(K药)等;国产PD-1单抗有卡瑞利珠单抗、信迪利单抗、特瑞普利单抗、替雷利珠单抗等。PD-L1单抗有度伐利尤单抗、阿替利珠单抗(T药)和恩沃利单抗等。值得一提的是,目前免疫治疗药降价明显,且符合医保适应症的可进医保用药,大部分病人经济上可以承受。目前一些其他免疫检查点抑制剂如CTLA-4抑制剂,TIM-3抑制剂,LAG-3抑制剂及一些双功能抗体目前正处于临床试验阶段或尚未在国内上市。免疫药物有哪些不良反应(irAEs)?常见的免疫药物副反应包括:皮肤反应如皮疹、瘙痒和白癜风;消化道毒副反应如腹泻、结肠炎、肝脏毒性;内分泌毒性如甲状腺功能减退、甲状腺功能亢进、垂体炎、原发性肾上腺皮质功能不足和胰岛素依赖的糖尿病;以及免疫性肺炎、免疫性心肌炎、免疫性肌炎等。所以,使用免疫药物后如果出皮疹、腹泻、发力、乏力、咳嗽咳痰、胸闷胸痛、肌肉酸痛等症状,需要及时就诊。免疫药物怎么使用?(住院准备中心+日间病房方便患者)免疫抑制剂一般副作用较小,使用后较少出现不适反应,所以病人使用后观察一段时间后就可以出院。芜湖二院肿瘤放疗一科为了方便病人,设立了住院准备中心和日间病房。病人在住院前在住院准备中心做好检查,如果没有禁忌症,入住日间病房治疗后可当天出院,极大地方便了病人,得到了病人的好评!
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科285人已读 - 医学科普 早期食道癌内镜下治疗后放疗指征
术后追加治疗(外科手术或放化疗)的指征:①垂直切缘阳性;②淋巴管及血管浸润阳性;③黏膜下浸润深度>200um(SM2);④SM1低分化癌或未分化癌。医生应结合患者般情况和意愿综合考虑。 注:内镜下黏
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科3959人已读 - 精选 又一例严重手足综合征通过精心治疗获成功诊治病例分享!王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科1928人已读
- 精选 体检发现肺结节怎么办?
什么是肺结节?肺结节:影像学表现为直径≤3 cm的局灶性、类圆形、密度增高的实性或亚实性肺部阴影,可为孤立性或多发性,不伴肺不张、肺门淋巴结肿大和胸腔积液。局部病灶直径>3 cm者称为肺肿块。肺结节可
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科3156人已读 - 精选 收藏备用:医院常见检查及注意事项
心电图1. 保持胸前区洁净,胸毛过多请提前剔除毛发。2. 检查前静坐10分钟以上。3. 无需空腹,以免出现低血糖、心动过速。请保证充足睡眠,保持情绪稳定,不宜在检查前做剧烈运动。动态心电图、动态血压1
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科4649人已读 - 前列腺癌 什么是低肿瘤负荷转移前列腺癌?
低肿瘤负荷转移性前列腺癌如何定义?其是根据CHAARTED临床试验的规定,高肿瘤转移负荷定义为≥4处骨转移伴≥1处盆腔外或椎体外骨转移,或内脏器官转移,或骨和内脏器官同时转移;其他情况则为低肿瘤转移负
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科3861人已读 - 精选 原发性肝癌放疗
放射治疗放射治疗(简称放疗)分为外放疗和内放疗。外放疗是利用放疗设备产生的射线(光子或粒子)从体外对肿瘤照射。内放疗是利用放射性核素,经机体管道或通过针道植入肿瘤内。外放射治疗(1)外放射治疗适应证:①CNLC Ia、部分Ib 期肝癌病人,如无手术切除或局部消融治疗适应证或不愿接受有创治疗,也可考虑采用肝癌立体定向放疗(Stereotactic body radiation therapy,SBRT)作为替代治疗手段,据报道其生存时间与手术切除或局部消融治疗类似。②CNLC IIa、IIb、IIIa 期肝癌病人,有证据表明TACE 联合外放疗,可改善局部控制率、延长生存时间,较单用TACE、索拉非尼或TACE 联合索拉非尼治疗的疗效好,可适当采用。③CNLC IIIb 期肝癌病人部分寡转移灶者,可行SBRT,延长生存时间;外放疗也可减轻淋巴结、肺、骨、脑或肾上腺转移所致疼痛、梗阻或出血等症状。④一部分无法手术切除的肝粒子植入技术包括组织间植入、门静脉植入、下腔静脉植入和胆道内植入,分别治疗肝内病灶、门静脉癌栓、下腔静脉癌栓和胆管内癌或癌栓。氯化锶(89Sr)发射出β射线,可用于靶向治疗肝癌骨转移病灶。要点论述:(1) CNLC Ia、部分Ib 期肝癌病人,如无手术切除或局部消融治疗适应证或不愿接受有创治疗,也可考虑采用肝癌立体定向放疗作为替代治疗手段。(2) CNLC IIa, IIb、IIIa 期肝癌病人,TACE 联合外放疗,可改善局部控制率、延长生存,可适当采用。(3) CNLC IIIb 期肝癌病人部分寡转移灶者,可行SBRT 放疗,延长生存;外放疗也可减轻淋巴结、肺、骨、脑或肾上腺转移所致疼痛、梗阻或出血等症状。(4) 部分肿瘤放疗后缩小或降期可获得手术切除机会;外放疗也可用于肝癌肝移植术前桥接治疗或窄切缘切除术后辅助治疗。(5) 肝肿瘤照射剂量:立体定向放疗一般推荐≥30~60Gy/3~6 次,常规分割放疗一般为50~75Gy,照射剂量与病人生存密切相关。(6) 正常组织的耐受剂量必须考虑:放疗分割方式、肝功能Child-Pugh 分级、正常肝(肝脏-肿瘤)体积、胃肠道瘀血和凝血功能状况等。(7) 图像引导放疗优于三维适形放疗或调强放疗技术,立体定向放疗必须在图像引导放疗下进行。(8) 放射性粒子植入是局部治疗肝癌的一种方法,氯化锶可用于靶向治疗肝癌骨转移病灶。原发性肝癌放射治疗(1)放疗指征:①一般情况好,如KPS≥70分,肝功能Child-Pugh A级,单个病灶;②手术后有残留病灶者;③需要肝脏局部肿瘤处理,否则会产生严重的并发症,如肝门的梗阻,门静脉和肝静脉的瘤栓;④远处转移灶的姑息治疗,如淋巴结转移、肾上腺转移以及骨转移时,可以减轻患者的症状,改善生活质量。(2)放疗适应症:①局限于肝内HCC:放疗联合肝动脉介入治疗,可以显著提高有效率和生存率;②HCC伴癌栓:放疗可针对外科或介入治疗后出现的癌栓以及原发灶的癌栓(包括下腔静脉癌栓),可以延长患者生存期;③HCC伴淋巴结转移:放疗可显著改善淋巴结转移的HCC患者的生存期;④HCC肾上腺转移:放疗可缓解肾上腺转移灶出现的症状,但尚无证据说明放疗可以延长生存期;⑤HCC骨转移:放射治疗的目标为缓解症状从而提高患者生存质量,但无证据说明能够延长患者生存期;⑥ICC:放疗可延长切除术后切缘阳性和不能切除的ICC患者的生存期。(3)精准放疗剂量精确放疗剂量⑴ 靶区小,周围正常组织保护好总量达到50Gy,分次剂量5Gy,每周3次。⑵ 靶区大,或射野邻近危险器官总量达到50~62Gy,分次剂量2Gy,每日1次,每周5次。
王银华 主任医师 芜湖市第二人民医院 肿瘤放疗科2189人已读





